Гинекологическое ультразвуковое исследование 2D/3D
Гинекологическое УЗИ — это неинвазивное исследование, позволяющее оценить репродуктивные органы женщины. Благодаря использованию ультразвуковых волн, индуцируемых современным ультразвуковым оборудованием, а также использованию новейших технических решений в программном обеспечении оборудования, возможна очень точная визуализация разных структур.
Гинекологическое ультразвуковое исследование проводится для оценки:
- стенки матки — с учетом строения матки (обнаружение дефектов развития матки), наличия патологических образований (миом, аденомиозов, опухолей);
- слизистой оболочки матки — оценка состояния эндометрия — наличие полипов эндометрия, гипертрофия слизистой оболочки, диагностика онкологических процессов (рака эндометрия), оценка функции эндометрия (при гормональных нарушениях, мониторинг цикла)
- яичников — оценка строения (наличие опухолей, кист) и функции яичников (фолликулярный аппарат, наличие овуляционного пузыря), оценка процесса стимуляции яичников для экстракорпорального оплодотворения (IVF)
- маточных труб — как правило, маточные трубы недоступны для УЗИ, возможна лишь диагностика их патологии — водянки маточных труб, внематочной беременности в фаллопиевых трубах, кисты в области маточных труб
- Дугласово пространство — исключение/подтверждение наличия жидкости в брюшной полости, патологических образований (опухоли, эндометриоз)
Гинекологическое ультразвуковое исследование чаще всего проводится трансвагинальным зондом (у пациенток, ведущих активную сексуальную жизнь), а в прочих случаях можно выполнить трансабдоминальное или трансректальное УЗИ.
Применение техники трехмерного ультразвукового исследования (3D) позволяет избежать множества ограничений двухмерной проекции. Техника 3D позволяет записать очень большие серии последовательных ультразвуковых изображений, сведенных в объемный файл, который можно заархивировать и позже подвергнуть обработке. Трансвагинальное 3D УЗИ позволяет одновременно увидеть данный орган в трех перпендикулярных плоскостях и выполнить точные измерения размеров и объема при одновременной визуализации внешних контуров исследуемой структуры. Записанное объемное изображение можно поворачивать и рассматривать во всех проекциях. В репродуктивной медицине 3D УЗИ имеет большое количество потенциальных применений, в частности, для оценки врожденных и приобретенных дефектов матки, определения проходимости маточных труб, обследования яичников и их реакции на стимуляцию овуляции, а также оценки рецептивности слизистой оболочки матки. Кроме этого трехмерная допплер-ангиография (Power Doppler) позволяет оценить интенсивность кровотока в яичнике и эндометрии.
Показания для проведения УЗИ:
- периодическая оценка внутренних репродуктивных органов (в профилактических целях каждые 2 года)
- диагностика дефектов развития внутренних репродуктивных органов
- диагностика патологий матки, придатков
- диагностика онкологических процессов
- диагностика беременности на ранней стадии
- диагностика нарушений в области гинекологической эндокринологии
Компьютерный анализ спермы (CASA)
Анализ спермы — основной элемент в диагностике бесплодия. Параметрами, принимаемыми во внимание при оценке спермы в соответствии с указаниями Всемирной Организации Здоровья (вместе со стандартными величинами за 2010 г.) являются:
Стандартные величины анализа спермы в соответствии с рекомендациями ВОЗ 2010:
Объем спермы: | <= | 1,5мл |
Уровень pH: | >= | 7,2 |
Время разжижения: | < | 60 минут |
Агглютинация и агрегация сперматозоидов: | отсутствуют |
Количество сперматозоидов*:
в 1 мл (концентрация, плотность) | >= 15 млн/мл (>= 15 * 106 единиц / мл) |
в эякуляте (общее) | >= 39 млн единиц / эякулят (>= 39 * 106 единиц / эякулят) |
Подвижность сперматозоидов:
общая (поступательное движение + движение на месте) | >= | 40% |
поступательное движение | >= | 32% |
Содержание живых сперматозоидов | >= | 58% |
Морфология сперматозоидов | >= | 4% |
Лейкоциты (пероксидаза-положительные) | < 1 mln/ml (< 1 * 106 / ml) | |
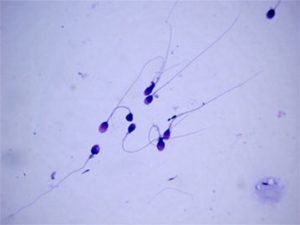
Стандартно анализ спермы проводится с использованием оптического микроскопа. К сожалению, это субъективная оценка, и если количество сперматозоидов она позволяет оценить достаточно точно, то их подвижность достаточно часто точно оценить нельзя. Отсутствие возможности объективного анализа количества подвижных сперматозоидов вызвало необходимость создания вспомогательной компьютерной системы анализа спермы – computer assisted sperm analysis (CASA). Данная система состоит из микроскопа, подключенного к компьютеру с фазовым контрастом, камеры, компьютера и специализированного программного обеспечения. Это позволяет визуализировать последовательные положения сперматозоида с частотой 5-60 снимков за одну секунду и конвертировать сохраненные изображения в цифровую форму. Она подвергается компьютерному анализу, позволяющему точно и объективно проанализировать траекторию движения каждого сперматозоида.
Гормональные обследования женщин
Гормональные обследования должны проводиться в случае подозрения эндокринопатии, а также у всех пациенток, начинающих участие в программе экстракорпорального оплодотворения. Они должны включать оценку: фолликулостимулирующего гормона (фоликулотропина (FSH, folicule stimulating hormone), лютеинизирующего гормона (LH, luteinizing hormone), эстрадиола, пролактина (в определенных случаях) и анализ концентрации прогестерона в середине второй фазы цикла.
Хроническое отсутствие овуляции диагностируется, если концентрация прогестерона, определяемая не менее трех раз в середине лютеиновой фазы, менее 3 нг/мл. Для оценки резерва яичников важно определение FSH на 2-й — 5-й день цикла.
В случае выявления его повышенных значений, диагностику можно дополнить определением Анти-Мюллерова гормона (AMH — Anti-Müllerian hormone) и ингибина B. В настоящее время не рекомендуется проводить стандартный анализ на пролактин у пациенток с регулярным менструальным циклом. Однако его уровень следует определять в случае нерегулярных менструальных циклов. Концентрация пролактина, превышающая 200 мкг/л (9нМоль/л) является показанием к проведению дальнейшей диагностики ввиду риска наличия аденомы гипофиза.

Гормональные обследования также важны при оценке качества овуляции и ее подтверждении. С высокой вероятностью можно утверждать о наличии у женщины овуляционных циклов если ее менструальный цикл регулярен и составляет от 21 до 35 дней, это подтверждает ультразвуковое исследование, свидетельствующее о наличии растущего фолликула, диаметр которого в околоовуляционный период составляет 16-22 мм, а также определение концентрации эстрадиола в околоовуляционный период (150 – 300pг/мл) и прогестерона в сыворотке крови за семь дней до ожидаемых месячных (более 10мкг/мл).
Эндокринологическая диагностика также имеет широкое применение для назначения лечения, его планирования и мониторинга его хода. Значения FSH у женщины свыше 10-12 мЕд/мл указывают на низкий резерв яичников и высокую вероятность слабой реакции на стимуляцию, значения более 20 мЕд/мл свидетельствуют об ослаблении функции гонад. Дополнительное определение значения AMH и ингибина B позволяет более точно определить репродуктивный потенциал, а также оптимизировать дозу лекарственных препаратов, использованных для индукции овуляции, уменьшить процент неудачных стимуляций и осложнений. Это касается, главным образом, стимуляции и индуцирования овуляции у пациенток, проходящих лечение методами стимулирования репродуктивной функции.
Гормональные обследования мужчин

Основными показаниями для гормональной оценки является азооспермия (отсутствие сперматозоидов в эякуляте) и олигозооспермия < 5 млн сперматозоидов в 1 мл спермы. Диагностика должна предусматривать, как минимум, измерение концентрации FSH и тестостерона в сыворотке. В случае гипоандрогенных симптомов, кроме оценки FSH следует проверить уровень ингибина, LH, эстрадиола и пролактина.
Повышенные значения FSH указывают на нарушения в процессе сперматогенеза. Однако данное исследование не дает однозначных результатов: отмечались повышенные концентрации FSH при наличии сперматогенеза и нормальное содержание FSH при его нарушении. В случае обнаружения азооспермии в анализе спермы, при правильном андрологическом обследовании показано проведение биопсии яичка. Гистопатологический анализ материала из яичка предназначен для определения сохранности процесса сперматогенеза и наличия сперматозоидов.
Наилучшим показателем для прогнозирования наличия сперматозоидов в яичках или придатках яичек является концентрация FSH в сыворотке крови. При обнаружении FSH >15 мкм/мл вероятность их наличия в отобранном материале составляет <20%, если FSH >25 мкм/мл, она близка нулю. Поэтому определение FSH в сыворотке можно интерпретировать как один из этапов дифференциальной диагностики обструктивной азооспермии (вызванной непроходимостью семявыносящих путей), при которой наблюдаются нормальные значения FSH. При необструктивной азооспермии содержание FSH может быть повышенным или нормальным, a тестостерона — сниженным. Сниженное содержание FSH, LH и тестостерона наблюдается в гипогонадотропном гипогонадизме.
Гистероскопия
Это малоинвазивный метод в области гинекологической эндоскопии. Ввиду предмета исследования и показаний к его проведению, мы различаем диагностическую или оперативную гистероскопию.
Диагностическая гистероскопия – особо важное исследование при диагностике патологии слизистой оболочки полости матки. Благодаря применению гистероскопа, специального оптического устройства, оснащенного световодами, возможна точная оценка состояния канала шейки матки и полости матки.
При обследовании полости матки внимание обращается на:
наличие патологий в строении полости – диагностика дефектов матки (двурогая матка, перегородки матки)
наличие патологий в области эндометрия — наличие эндометриальных полипов, внутриматочных спаек, гиперплазии эндометрия
наличие подслизистых (субмукозных) миом
реакционная способность маточных отверстий маточных труб
Показаниями для проведения диагностической гистероскопии являются бесплодие, многократное безуспешное лечение методом экстракорпорального оплодотворения, выкидыши, нарушение маточных кровотечений. Диагностическую гистероскопию проводят, преимущественно, в первой половине цикла (с 7-го по 13-й день цикла) путем введения тонкого гистероскопа (4-5 мм) через влагалище и шейку в полость матки. Благодаря наличию камеры возможна запись процедуры и подтверждение результата обследования снимками. Диагностическая гистероскопия может выполняться без анестезии, поскольку ввиду очень маленького диаметра гистероскопа, эта процедура безболезненна. В случае необходимости при ощущении пациенткой дискомфорта или болевых синдромов, возможно выполнение анестезиологом краткосрочной внутривенной анестезии.
Оперативная гистероскопия применяется при лечении патологий, обнаруженных во время диагностической гистероскопии. Гистероскоп оснащен каналом, через который внутрь матки вводятся соответствующие хирургические инструменты, позволяющие удалить патологические образования- полипы, миомы, спайки, перегородки или гиперплазию эндометрия. Процедуру проводят с соблюдением следующих условий:
натощак (как минимум 6 часов до процедуры)
пациентка должна быть вакцинирована от гепатита B
должны иметься актуальные результаты анализов:
группы крови
морфологии крови с определением тромбоцитов крови
системы свертывания крови («малой системы свертывания крови») APTT (Активированное частичное тромбопластное время) и PT (протромбиновое время)
серологическое исследование крови на хламидии
HIV, HCV, HbsAg, VDRL, antyHCV (срок действия 6 месяцев)
цитология
степень чистоты
Эхогистеросальпинография
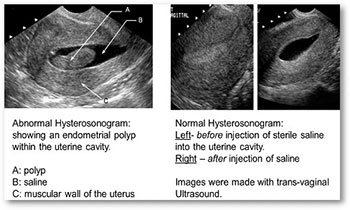
Данное обследование проводится для диагностики патологий в области:
- строения матки (подслизистые миомы, врожденные дефекты матки, перегородки)
- слизистой оболочки полости матки-эндометрия (эндометриальных полипов, внутриматочных спаек, дисплазии эндометрия)
- оценки проходимости маточных труб
Обследование проводится на гинекологическом кресле и требует использования смотрового зеркала. После дезинфекции шейки матки в канал шейки вводится стерильный катетер со специальным раздувающимся баллоном, который заполняется жидкостью для его фиксации. Затем в катетер вводится физиологический соляной раствор или специальное вещество. Жидкость заполняет полость матки. При введении жидкости проводится трансвагинальное УЗИ. Оценивается форма и размер полости матки, наличие патологических выпуклостей эндометрия. Проверяется проходимость маточных труб путем оценки прохождения жидкости из полости матки через маточные трубы в брюшную полость. После завершения обследования катетер удаляется из матки и пациентка может вернуться к своим повседневным занятиям. Обычно продолжительность процедуры не превышает 30 минут.
Подготовка к обследованию:
- Обследование проводится в первую неделю после месячных (обязательно полное прекращение кровотечения и пачкания)
- Предварительно проводится подробное гинекологическое УЗИ (желательно с документацией)
- Оценивается степень чистоты влагалища (микробиологический мазок из влагалища)
- Необходимо наличие результатов актуального цитологического анализа (анализ, выполненный в течение последнего года)
Процедуры для мужчин с поврежденным спинным мозгом
Бывают ситуации, когда проблема исходит со стороны мужчины и связана с невозможностью семяизвержения. Часто встречается также у мужчин, которые в прошлом имели серьезные травмы спинного мозга и в настоящее время не могут самостоятельно перемещаться (используют инвалидное кресло). В этих случаях сперму можно получить путем хирургического забора материала посредством биопсии придатков яичек или яичек (MESA/TESA). В случае, если полученная сперма имеет правильные параметры в области количества и качества сперматозоидов, достаточно проведения инсеминации. К сожалению, зачастую сперма не соответствует параметрам нормы, сперматозоиды обладают короткой жизнеспособностью и присутствует высокий процент мертвых форм, что является показанием для экстракорпорального оплодотворения методом ICSI. Подобно как в других случаях, репродуктивный материал, полученный у мужчины за один раз, может быть заморожен и многократно использован.

